De bekendheid van palliatieve zorg groeit. Dat betekent dat een patiënt je zomaar eens kan vragen: ‘Moet ik al palliatieve zorg krijgen?’ Een eenvoudige vraag, die helaas minder makkelijk te beantwoorden is.
Dat de vraag
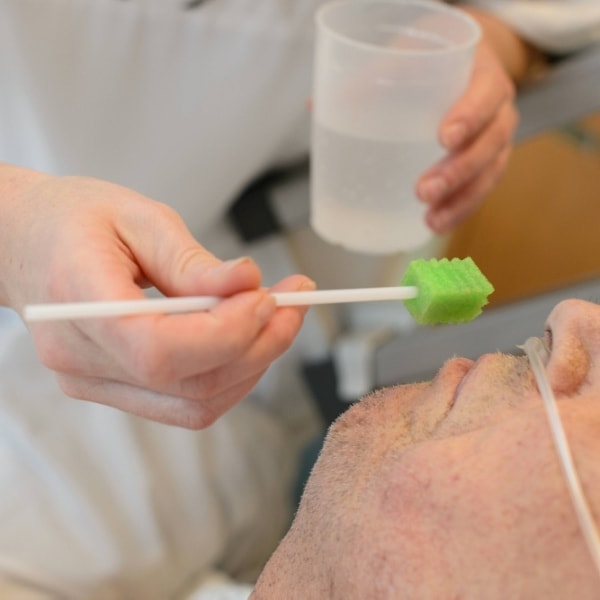
De bekendheid van palliatieve zorg groeit. Dat betekent dat een patiënt je zomaar eens kan vragen: ‘Moet ik al palliatieve zorg krijgen?’ Een eenvoudige vraag, die helaas minder makkelijk te beantwoorden is.
Dat de vraag
Twee keer per week de nieuwste artikelen van Nursing in je mail? Schrijf je nu in voor de nieuwsbrief!

Geef je reactie
Om te kunnen reageren moet je inlogd zijn. Inloggen Ik heb nog geen account