Zorgverleners krijgen steeds vaker te maken met patiënten die een gastric bypass ondergingen. Bij deze ingreep wordt de maag verkleind en verandert de opname van voedingsstoffen en medicijnen. Met de toets bij dit artikel kun je 2 accreditatiepunten halen.
In deze Challenge over gastric bypass leer je:
1 wat een gastric bypass inhoudt
2 wat de (contra-)indicatie zijn voor een gastric bypass
3 welke complicaties op kunnen treden na een gastric bypass
4 welke aandachtspunten er zijn voor medicatiegebruik na een gastric bypass
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.
illustratie: IStock
toets: Anna-Marie Mollink
De gastric bypass is een steeds vaker toegepaste medische ingreep bij ernstig overgewicht. Caroline Wiersma, bariatrisch verpleegkundige en Wilma de Vries, verpleegkundig specialist bariatrie werken bij de Nederlandse Obesitas Kliniek West, Den Haag. ‘Een gastric bypass is een middel om de patiënt te helpen met afvallen, het resultaat hangt af van de leefstijlaanpassing van de patiënt.’
Gastric bypass
Bij een gastric bypass (maagbypass of maagomleiding), wordt de maag laparoscopisch verkleind. De dunne darm wordt op die verkleinde maag aangesloten. Het overige gedeelte van de maag blijft liggen en houdt ook zijn maagzuurproductie. Het jejunum wordt omgeleid (bypass) en 1,5 meter verder opnieuw op de dunne darm aangesloten, voor de nodige verteringssappen.
Door de kleinere maag kan de patiënt minder voedsel eten. Daarnaast worden er minder voedingsstoffen opgenomen doordat de voedselstroom wordt omgeleid buiten de 12-vingerige darm en de eerste 150 cm van de dunne darm om. Ook treden er neuro-hormonale effecten op, waardoor de patiënt minder hongergevoel heeft.
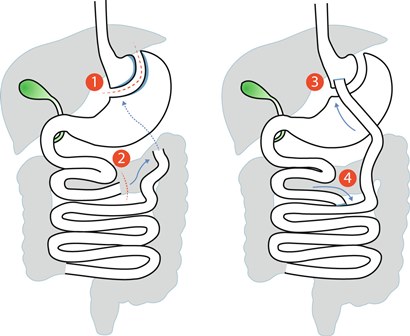
De gastric bypass is de meest uitgevoerde bariatrische operatie in Nederland en België, ongeveer 10.000 per jaar.3,8 Wereldwijd wordt de gastric sleeve het meest uitgevoerd (zie kader Andere bariatrische ingrepen). Bij een banded gastric bypass wordt nog een siliconen bandje rond de verkleinde maag (pouch) geplaatst, waardoor de patiënt meer restrictie ervaart.
Indicatie voor een gastric bypass
Voor een gastric-bypassoperatie gelden de volgende indicaties:
– BMI ≥ 40 kg/m2
– BMI 35-40 kg/m2, met comorbiditeit zoals DM2, hypertensie, hypercholesterolemie, slaapapneu of ernstige gewrichtsklachten.
Verder moet de patiënt tussen de 18 en 65 jaar zijn, en minimaal 4 maanden begeleiding hebben gehad van bij voorkeur een diëtist om te leren wat een normaal eetpatroon is. In België moet de patiënt minimaal 1 jaar onder behandeling zijn geweest bij een diëtist.5
Hoewel de indicaties internationaal zijn opgesteld, wordt soms in het buitenland bariatrie toegepast bij een BMI <40 zonder comorbiditeit, of zonder voor- en natraject, met meer kans op complicaties.
Contra-indicaties
Een gastric bypass is gecontra-indiceerd bij:
– ernstige psychische problemen
– verslaving aan alcohol of drugs
– overgewicht door behandelbare (endocriene) ziekte
– actieve gastro-intestinale ziekte
– een op korte termijn levensbedreigende ziekte5
Behandeltraject
Bariatrische ingrepen worden uitgevoerd in ziekenhuizen gespecialiseerd in de behandeling van morbide obesitas. Obesitasklinieken huren verpleegkundige capaciteit in een ziekenhuis. Patiënten worden verpleegd op de afdeling chirurgie.
De patiënt wordt voor en na een bariatrische operatie intensief begeleid door een gespecialiseerd, multidisciplinair behandelteam, bestaande uit een bariatrisch chirurg, internist/endocrinoloog, arts, diëtist, psycholoog, bewegingsdeskundige/fysiotherapeut en eventueel een gespecialiseerd verpleegkundige. 1 tot 2 dagen na de ingreep mag de patiënt naar huis, wijkverpleegkundige zorg is niet geïndiceerd.
Voor de operatie onderzoekt het behandelteam de algemene gezondheid en voedingsstatus van de patiënt. Ook wordt ingeschat of de patiënt voldoende gemotiveerd is om zijn leefstijl aan te passen en zich aan de uitgebreide follow-up na de operatie te houden.5
Na de operatie werkt de patiënt onder begeleiding van het multidisciplinaire team aan leefstijlverandering, zelfzorg, copingstrategieën en zelfbeeld. De patiënt moet de soms gebruikte copingstrategie ‘weg-eten’ vervangen door gezonde copingstrategieën zoals sporten, mediteren of sociale contacten. Ongezonde copingstrategieën als alcohol, roken of gokken moeten uiteraard worden vermeden.
Het nazorgtraject duurt tot 5 jaar, waarin de arts controleert op gewicht, complicaties en vitamine- of mineralentekorten. In het eerste jaar is dat viermaal, daarna eens per jaar, daarna neemt de huisarts deze levenslange controles over.
Effecten van gastric bypass
Gewicht
Na een gastric bypass verliezen patiënten gemiddeld 25-35% van het totale lichaamsgewicht (of 70-80% verlies van het overgewicht). Dit gewichtsverlies is mede afhankelijk van het volgen van de voedings- en bewegingsrichtlijnen door de patiënt.
Meestal stabiliseert het gewicht tussen een half jaar en een jaar. Soms komen mensen in de loop der tijd ook weer aan in gewicht, afhankelijk van hoe goed ze nieuwe voedings- en bewegingsrichtlijnen kunnen volhouden.
Een enkele keer vallen mensen te veel af, bij een BMI< 21 moet de oorzaak worden onderzocht. Deze ligt vaak in het gedrag en heeft een enkele keer een medische oorzaak. Dit moet binnen een multidisciplinair team worden onderzocht en behandeld.
Comorbiditeiten
De huisarts controleert na ontslag de comorbiditeiten die voor de operatie reeds bestonden. Medicatie voor hypertensie en (niet-familiaire) hypercholesterolemie kan vaak binnen weken/maanden verminderd worden.
 Meer punten verdienen?
Meer punten verdienen?
Maak ook de andere Nursing Challenge toetsen, je vindt ze via de Challenge-pagina.
De insulinetoediening is vaak al in het ziekenhuis gestopt of verminderd, eventueel tijdelijk ondersteund door metforminetabletten. Wanneer de patiënt na 3 weken terugkomt bij de kliniek wordt gecontroleerd of hij inmiddels de huisarts heeft bezocht. De huisarts moet in het eerste halfjaar elke maand beoordelen of dosisaanpassing van medicijnen nodig is.
Door de gastric bypass verandert de grootte, zuurgraad en osmolariteit van de maag, de darmpassagetijd en het absorptieoppervlak. Mogelijk wordt orale medicatie daardoor minder goed opgenomen na de operatie. Zie kader Medicatie.4
Voedingsrichtlijnen
Na de operatie is de inhoud van de maag ongeveer 25 tot 50 ml, de grootte van 1-1,5 boterhammen. Het is daarom noodzakelijk om de voedselinname te beperken om lichamelijke klachten zoals dumping en het ongewenst uitrekken van de nieuwe maaguitgang, de dunne darm of de maag te voorkomen.
Postoperatief krijgt de patiënt 4-5 dagen alleen vloeibaar eten (kan verschillen per centrum). Daarna kan hij stapsgewijs overschakelen naar 3 kleine hoofdmaaltijden en 3 tussenmaaltijden, zoveel mogelijk op vaste tijden. Verder krijgt de patiënt de volgende adviezen:
– gezond voedingspatroon; hij mag alles eten, maar bij voorkeur basisvoedingsmiddelen rijk aan voedingsstoffen
– neem kleine hapjes en slokjes, kauw goed
– plan 30 minuten tussen eten en drinken
– stop voordat misselijkheid of pijn optreedt
– vermijd alcoholische dranken, alcohol komt via de darmen sneller in het bloed en daardoor is het effect groter.
Supplementen
Vanaf 2 weken na de operatie moeten patiënten levenslang voedingssupplementen gebruiken. Dit omdat de opname van voedingsstoffen afneemt doordat voeding minder in aanraking komt met de maagwand en het eerste gedeelte van het duodenum, waar bepaalde vitaminen voornamelijk worden opgenomen.5,7
Weight Loss Surgery (WLS)-supplementen zoals Fit For Me®, Barinutrics® of Elan® hebben de voorkeur, vanwege de hogere dosering vitamine B12 en ijzer, het snel uit elkaar vallen en een snelle opname. Calcium en vitamine D moeten standaard worden aangevuld. Er moet minimaal 2 uur zitten tussen de inname van WLS-supplementen, en calciumsupplementen of zuivel, omdat calcium de opname van ijzer kan verminderen. 5,7
Postoperatieve complicaties
Naast algemene postoperatieve complicaties (bijvoorbeeld trombose, wondinfectie, naadlekkage)6 kunnen bij een gastric bypass de volgende complicaties optreden:
-verhoogde kans op maagulcera op de operatienaden (vooral bij mensen die roken) 8, vooral de eerste 6 maanden, daarom standaard postoperatief protonpompremmer (PPI) zoals pantoprazol 1 x 40 mg gedurende 3 tot 12 maanden
-galstenen kunnen ontstaan doordat de samenstelling van gal verandert door het forse gewichtsverlies. 8 Ter preventie van galstenen ursodeoxycholzuur (Ursochol®) 2 x 300 mg tot 3 maanden postoperatief (dit is niet overal gebruikelijk)
-hypoglykemie. Al heel snel na de operatie verbetert de glucoseregulatie bij DM2, insulinegebruik wordt gestopt of verminderd, eventueel tijdelijk ondersteund door metforminetabletten. Als diabetesmedicatie of insulinetoediening niet (genoeg) wordt verminderd, kan postoperatief hypoglykemie ontstaan.
-inwendige hernia, doordat een dunnedarmlis vast komt te zitten achter de bypasslis (in mesenteriale opening). Dit uit zich in (soms zeer heftige) pijn links in de buik na het eten. Opvallend is dat bij uitrekken of juist bij in elkaar gedoken zitten de pijn soms afneemt.
Eten en drinken gaan minder goed, er is geen of minder ontlasting en soms ook misselijkheid. Een operatie is nodig om de beknelling op te lossen en de openingen af te sluiten. Deze mesenteriale openingen worden tegenwoordig gesloten tijdens de gastric bypassoperatie, waardoor deze complicatie veel minder voorkomt, ongeveer 2%.8
-niet kunnen eten door stenose (vernauwing) bij de overgang van de aangemaakte maagpouch en de dunne darm, eventueel kan besloten worden de vernauwing wijder te maken.
-dumping: te snelle maaglediging doordat er geen pylorus (maaguitgangspier) meer is, waardoor eten sneller en nog onverteerd (hyperosmolair), direct in de dunne darm terechtkomt. Klachten ontstaan vooral na melkproducten, zoetigheid en vette voeding; zich beroerd voelen, licht in het hoofd, hartkloppingen, zweten, maar geen pijn.
Laat de patiënt even zitten of liggen en vraag na welke voedingsmiddelen de patiënt heeft gegeten waardoor de klachten zijn ontstaan. Over het algemeen gaan de klachten na een half uurtje over.7 Patiënten die dumpingklachten ontwikkelen, moeten (naast de algemene voedingsrichtlijnen) vette voeding en direct opneembare suikers vermijden.
Melk kan eventueel vervangen worden door zuurdere producten zoals yoghurt en karnemelk. Bij extreme dumping kan ook medicamenteuze therapie zoals subcutaan octreotide worden gestart 7 of een revisie van de gastric bypass worden verricht.
Op lange termijn:
Een in het verleden doorgemaakte bariatrische ingreep kan later complicaties geven of van invloed zijn op een medische behandeling en voorgeschreven medicatie (zie kader Medicatie). Blijf bij gezondheidsklachten ook altijd alert op andere mogelijke oorzaken dan de bariatrische ingreep. Overleg eventueel met een bariatrisch centrum.
-hypoglykemie: patiënten kunnen 1 tot 3 jaar na de operatie plotseling een ernstige hypoglykemie krijgen. De oorzaak is onbekend. Het advies is om inname van koolhydraten gelijkmatig te verdelen over de dag.
-veranderd defecatiepatroon: vraag de patiënt naar veranderingen in type en frequentie van de ontlasting om te bepalen of behandeling noodzakelijk is. Soms houden patiënten 2 tot 4 keer per dag brijige ontlasting, dit type ontlasting en frequentie is normaal door de verminderde opname van voedsel.
Bij diarree of waterdunne ontlasting, of vaker dan 4 keer per dag ontlasting monitort de diëtist het voedingspatroon: is het eten te vet, te kruidig of is een lactose-intolerantie ontstaan door de operatie? De arts kan tijdelijk een diarreeremmer voorschrijven zoals loperamide (maximaal 8 keer per dag).
Als loperamide niet voldoende werkt, wordt soms een cocktail gegeven van pancreatine (Panzytrat®), colestyramide (Questran®), psylliumzaad (Metamucil®) en loperamide. Eventueel tijdelijk probiotica zoals Orthiflor® (zolang nodig, 1-2 keer per dag). Langdurige diarree kan kaliumgebrek geven, wat hartritmestoornissen kan veroorzaken.
Bij obstipatie is vezelrijke voeding van belang. Verder kan de arts een laxans voorschrijven zoals psylliumzaad (Metamucil®), of eventueel een natriumlaurylsulfoacetaat klysma (Microlax®).
-vitamine- en mineralentekorten (vitamine B1, B12, D, calcium, zink, magnesium, ijzer). De patiënt kan hier last van krijgen door lage therapietrouw of als hij WLS-supplementen vervangt door goedkopere, vrij verkrijgbare laag gedoseerde supplementen.
Vitamine- en mineralentekort is te herkennen aan vermoeidheid, concentratieverlies, evenwichtsstoornissen (vitamine B12) of pijnlijke spieren (vitamine D). Vraag wanneer de waarden voor het laatst zijn gecontroleerd, en stuur door naar de huisarts ter controle van de vitaminespiegels. Deze moeten elk jaar gecontroleerd worden.
– ernstig albuminegebrek door onvoldoende inname van eiwitten of langdurige diarree, met als gevolg vochtretentie in de benen. In overleg met diëtist kan de patiënt tijdelijk eiwitverrijkte voeding of sondevoeding krijgen.
Met dank aan: Dr. Christopher Lange, chirurg in het OLV Ziekenhuis Waregem, België.
Literatuur
- volksgezondheidenzorg.info/onderwerp/overgewicht/cijfers-context/huidige-situatie#node-overgewicht-volwassenen, 13 januari 2020
- cbs.nl/nl-nl/nieuws/2018/27/100-duizend-volwassenen-hebben-morbide-obesitas
- obesitascentrum-zna.be/index.php/nl/wat-is-obesitas
- Tuijl T van. Bariatrische chirurgie en de rol van de poh postoperatief. Tijdschrift Praktijkondersteuner, augustus 2019.
- Federatie Medische Specialisten, Richtlijn Morbide obesitas, geraadpleegd op 13 jan 2020.
- Langens F. Bariatrie: zwaktebod of weloverwogen keuze? POH, december 2013.
- Greve JWM & Erkens G. Chirurgische behandeling van extreem overgewicht (morbide obesitas). In: Informatorium voor Voeding en Diëtetiek, 2012.
- Podcast Gezond Gesprek: De voor- en nadelen van een maagverkleining. In gesprek met chirurg Sjoerd Bruin, chirurg in het Spaarne Gasthuis Hoofddorp.
Cijfers over overgewicht
In 2018 had de helft van de volwassen Nederlanders overgewicht, 15% van deze Nederlanders had obesitas.1 Ongeveer 1% heeft morbide obesitas, een BMI ≥40 kg/m2. In België zijn de cijfers vergelijkbaar.3 In 2017 werden in Nederland meer dan 12.000 bariatrische ingrepen verricht, in België rond de 10.000, en het aantal neemt nog steeds toe.3,4
Andere bariatrische ingrepen
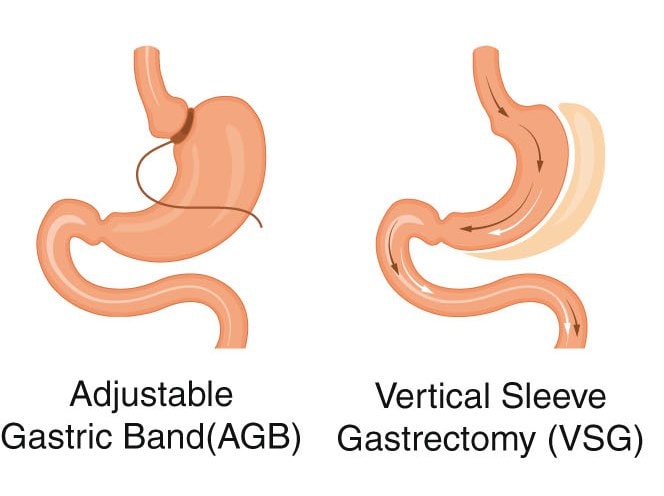 Gastric sleeve: de maag wordt verkleind tot ongeveer een derde; een duimdikke, buisvormige maag blijft over, de patiënt kan minder eten.
Gastric sleeve: de maag wordt verkleind tot ongeveer een derde; een duimdikke, buisvormige maag blijft over, de patiënt kan minder eten.
Maagband: een siliconenring wordt geplaatst net onder de overgang van de slokdarm naar de maag. Aan de binnenzijde van de ring bevindt zich een ballon. De ballon kan worden aangeprikt en bijgevuld met water of lucht via een toegangspoort onder het borstbeen.
Daardoor kan de uitgang van de voormaag in de loop van de behandeling worden aangepast. Gewichtsverlies is geleidelijk, waardoor minder metabole problemen ontstaan.7 Deze operatie wordt steeds minder toegepast door verhoogde kans op complicaties op de lange termijn:
– door braken verplaatst de maag zich naar ‘boven de band’; met als gevolg brandend maagzuur, spugen en verminderde eetlust;
-fibrosering (toename van bindweefsel) onder de maagband;
-erosie/migratie van de maagband in de maag, met ontsteking als gevolg. De maagband moet operatief worden verwijderd, eventueel wordt een gastric bypass aangelegd.
In opkomst zijn:
Elongated gastric bypass: de nieuwe maag is dan wat langer en smaller gemaakt dan bij de reguliere gastric bypass. Hierdoor kunnen er in het begin meer passageklachten optreden. Voordeel is dat de patiënt meer gewicht kwijtraakt, nadeel dat er een grotere malabsorptie ontstaat en dat patiënten dus sneller ondervoed kunnen raken of meer diarreeklachten ontwikkelen.
Single Anastomosis Duodenal Ileal bypass (SADI): primair bij een BMI > 40 met ernstige diabetes. In tweede instantie bij onvoldoende gewichtsverlies na gastric sleeve operatie. Hierbij wordt de darm net na de pylorus doorgesneden.
Het duodenum wordt aan de sleeve-maag vastgemaakt, er wordt een stuk darm overgeslagen. Er blijft nog 250-300 cm dunne darm over waar verteringssappen en eten samen doorheen gaan. Na deze ingreep is er nog minder opname dan na een klassieke gastric bypass.
Medicatiegebruik na een gastric-bypassoperatie
Adviezen over medicatiegebruik na een gastric bypass, levenslang op te volgen:4
– Geen NSAID’s zoals ibuprofen, diclofenac en naproxen, vanwege verhoogde kans op ulcera van het maagslijmvlies. Paracetamol mag, evenals celecoxib, etoricoxib en tramadol/paracetamol.
– Geen orale bisfosfonaten zoals risedroninezuur en alendroninezuur, vanwege verhoogd risico op gastro-intestinale klachten, ulcera en bijwerkingen, en onduidelijke effectiviteit. Eventueel 1x per jaar intraveneus zoledroninezuur of elke 6 maanden subcutaan denosumab.
– Slowreleasepreparaten, zoals metoprolol retard, worden mogelijk minder goed geabsorbeerd, tabletten met directe afgifte werken beter.
– Diureticagebruik postoperatief kan leiden tot dehydratie, en gecombineerd met het antidiabeticum metformine tot ernstige nierfunctiestoornissen en kaliumgebrek. Thiazidediuretica worden afgeraden. Lisdiuretica moeten zo laag mogelijk gedoseerd worden, onder controle van nierfunctie en kaliumgehalte. Voorkeur voor kaliumsparende diuretica zoals spironolacton, eplerenon, triamtereen of amiloride.
– Antistolling: bij voorkeur een regulier vitamine K-antagonist, zoals fenprocoumon of acenocoumarol met controle trombosedienst. De nieuwe generatie antistollingsmiddelen directe orale anticoagulantia (DOAC); dabigatran, apixaban, edoxaban en rivaroxaban zijn postoperatief onvoldoende onderzocht. Bij acetylsalicylzuur en carbasalaatcalcium altijd een PPI maagwandbeschermer.
– Schildklierhormoon zoals levothyroxine bij voorkeur ’s ochtends op nuchtere maag, gaat niet samen met calcium en vitamine D-preparaat of WLS (minstens 2 uur later).
-Anticonceptie: er zijn onvoldoende studies beschikbaar over de effectiviteit van orale anticonceptie. Het is advies is een vorm van niet-orale anticonceptie te gebruiken.
– Antibiotica: tetracyclines zoals tetracycline, doxycycline en minocycline geven door vertraagde maaglediging eerder irritatie van de slokdarm en het maagslijmvlies, en opname van doxycycline is minder. Sommige antibiotica hebben interactie met calcium- en ijzerpreparaten, inname moet minimaal 2 uur eerder of later. Bij dosering van 4 keer per dag de WLS tijdelijk staken, bij eendaagse onderhoudsdosering kan WLS wel gebruikt worden.4
– Psychofarmaca en anti-epileptica: de opname hiervan kan veranderen, extra controle van plasmaspiegel preoperatief en postoperatief is belangrijk, zo nodig dosering aanpassen.
Toets je kennis
Zoek je verdieping in je vak, doe dan mee aan de Nursing Challenge: online kennistoetsen over twee vakinhoudelijke artikelen
Hoe het werkt
-
Iedere maand verschijnen in Nursing magazine en op Nursing.nl twee artikelen waaraan een kennistoets is verbonden: een artikel over een verpleegkundig onderwerp en een medicijnartikel
-
Met de eerste toets verdien je 2 accreditatiepunten en met de tweede 1. Per jaar kun je dus 33 accreditatiepunten verdienen (Nursing verschijnt 11 keer per jaar)
-
Alle toetsen staan online op www.nursing.nl/challenge
Win leuke prijzen!
-
Per maand wordt onder alle deelnemers een goodiebag verloot
-
Aan het eind van het jaar winnen de drie beste deelnemers mooie prijzen
-
De winnaars worden elke maand online bekendgemaakt
Voorbeeldvraag Gastric bypass
Eén van de postoperatieve complicaties na een gastric bypass is dumping. Wat is dumping?
A Laag bloedsuikergehalte door meer insulineaanmaak
B Meer irritatie van de maagwand en vooral de operatienaden
C Te snelle lediging van de maag
D Een vastzittende dunnedarmlis
E Vernauwing van de overgang van maag naar dunne darm
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.