Pancreatitis ontstaat doordat spijsverteringsenzymen al in de alvleesklier actief zijn, waardoor het weefsel beschadigd raakt en cellen afsterven. Lees over symptomen en behandeling, en verdien 2 accreditatiepunten met de bijbehorende toets.
In deze Challenge over pancreatitis leer je:
- wat de endo- en exocriene functie van de pancreas is
- hoe de anatomie eruitziet
- welke oorzaken acute en chronische pancreatitis hebben
- hoe pancreatitis behandeld wordt
illustratie: Getty Images / iStock
toets: Anna-Marie Mollink
Pancreatitis is een ontsteking van de alvleesklier of pancreas. Deze kan acuut zijn of chronisch, wanneer de ontsteking steeds terugkomt of lang duurt. Bij beide vormen staat heftige pijn in de bovenbuik op de voorgrond.
Mariska Hoogendoorn-de Ruiter is verpleegkundig specialist Gastro-Enterologische chirurgie in het St. Antonius Ziekenhuis te Nieuwegein: ‘Het verloop in de eerste 48 tot 72 uur bepaalt of de pancreatitis conservatief behandeld kan worden of aanvullend onderzoek zoals een CT-scan nodig is.’ De meeste patiënten met een acute pancreatitis herstellen binnen 1 tot 2 weken. Bij 10% treedt geen verbetering op en ontstaat een chronische pancreatitis.2
ACUTE PANCREATITIS
Oorzaken van acute pancreatitis
Acute pancreatitis kan worden veroorzaakt door:
-galstenen (40-60%): een biliaire pancreatitis. Galstenen kunnen vanuit de galblaas via de ductus choledochus migreren richting de papil van Vater. Als een galsteen daar vast komt te zitten, raakt de uitscheiding van enzymen uit de alvleesklier belemmerd. Daardoor komen geactiveerde pancreasenzymen vrij in de alvleesklier, waardoor het weefsel beschadigd raakt en cellen afsterven (autodigestie). De incidentie van acute biliaire pancreatitis neemt toe, doordat galstenen steeds vaker voorkomen (veroorzaakt door overgewicht en vergrijzing).2
-alcoholmisbruik (20-30%): een alcoholische pancreatitis.
-andere factoren (10%), zoals een recente ERCP (Endoscopische Retrograde Cholangio- en Pancreaticografie), hypertriglyceridemie, hypercalciëmie, parathyreoïdie, auto-immuunziekte, virale of parasitaire infectie, trauma, medicatie zoals DPP-4-remmers en GLP-1-agonisten, pancreas divisum (tweedelige alvleesklier met twee afvoergangen) en alvleeskliertumoren. 2,3,4
-onbekende factoren; een idiopathische pancreatitis.
Oedemateuze en necrotiserende pancreatitis
Acute pancreatitis wordt ook wel onderscheiden in de milde oedemateuze pancreatitis of de ernstige necrotiserende pancreatitis.
– Bij een oedemateuze pancreatitis (80% van de gevallen2) is de alvleesklier gezwollen door oedeem in of rondom het orgaan. Deze vorm verloopt vaak mild en geneest binnen 5 tot 10 dagen.
– Bij ongeveer 20% ontwikkelt zich de ernstige necrotiserende pancreatitis, waarbij alvleesklierweefsel en/of omringend weefsel afsterft.2 Vaak ontstaan vochtcollecties, die geïnfecteerd kunnen raken door bacteriën, met als gevolg een systemische ontsteking. Bij deze vorm is de sterfte 12-25%.
Klachten bij acute pancreatitis
Bij acute pancreatitis staat acute en heftige pijn in de bovenbuik centraal. Patiënten nemen vaak een karakteristieke houding aan: voorovergebogen met de knieën tegen de borst. Soms straalt de pijn uit naar rug, linkerzij en linkerschouder. Andere mogelijke klachten: misselijkheid, braken, koorts, diarree, steatorroe (vettige diarree) en versnelde ademhaling. Bij een ernstige vorm treedt soms geelzucht, ileus, orgaanuitval of een bloeding op.
Diagnostiek
De diagnose acute pancreatitis wordt gesteld bij 2 van de volgende 3 verschijnselen:
-acute pijnklachten in de bovenbuik;
-verhoging van serumamylase en/of -lipasegehalte (meer dan driemaal de bovengrens van de normaalwaarde);
-karakteristieke bevindingen op een CT-scan of echografie, zoals vochtcollecties, necrose, abcesvorming en verkalkingen in en rond de alvleesklier. Deze zijn vaak pas na 72 uur na het begin van de verschijnselen zichtbaar.2
Belangrijk voor de diagnose: anamnese, lichamelijk onderzoek en amylase-/lipasegehalte in het bloed
Complicaties
De verpleegkundige monitort de vitale parameters van de patiënt, evenals de kleur en consistentie van de ontlasting, eventueel gewichtsverlies en aspecifieke buikpijnklachten die kunnen wijzen op complicaties:
-lokale complicaties: (geïnfecteerde) pseudocysten, vochtcollecties en (geïnfecteerde) necrose;
-systemische complicaties: koorts, misselijkheid en braken, (tijdelijke) endocriene en exocriene pancreasinsufficiëntie, sepsis, multi-orgaanfalen.2
Behandeling milde acute pancreatitis
Bij een milde acute pancreatitis wordt met conservatief beleid geprobeerd de ontsteking tot rust te laten komen.
De behandeling van de milde acute pancreatitis bestaat uit:
- ruime vochttoediening via een infuus;
- pijnstilling voor de hevige pijn; in eerste instantie 4 dd 1000 mg paracetamol, eventueel oxycodon of morfinepomp.5
Beleid
Wanneer de patiënt onvoldoende reageert op de conservatieve behandeling, of bij een ernstiger verloop met stijgende ontstekingswaarden en koorts kan een CT-scan na 5 tot 6 dagen necrose en/of (geïnfecteerde) vochtcollecties vaststellen.5 Hoogendoorn: ‘Opname op de intensive care wordt overwogen bij aanhoudend orgaanfalen of bij een Early Warning Score van >3.’
De karakteristieke houding van patiënten met acute pancreatitis is voorovergebogen met de knieën tegen de borst
Afhankelijk van de achterliggende problematiek wordt de oorzaak weggenomen en complicaties behandeld of voorkomen:
- antibiotica zijn geïndiceerd bij lokale of systemische complicaties zoals geïnfecteerde vochtcollecties, geïnfecteerde pancreasnecrose of andere infecties;
- maaghevel bij braken, alleen bij ileusbeeld;
- draineren van geïnfecteerde vochtcollecties;
- toediening orale antidiabetica of subcutane insuline bij endocriene pancreasinsufficiëntie;
- orale toediening pancreasenzymen (pancreatine: Creon® of Panzytrat®, korrels of capsules) bij exocriene pancreasinsufficiëntie;
- chirurgie om geïnfecteerde pancreasnecrose te verwijderen;
- ERCP is geïndiceerd binnen 24 uur bij patiënten met acute cholangitis; bij biliaire obstructie 24 tot 48 uur wachten op spontane verbetering;
- ERCP eventueel bij een biliaire pancreatitis, om galstenen te verwijderen, of de afvoer vanuit de galwegen te verbeteren door een papillotomie (inknippen van papil van Vater);
- cholecystectomie (verwijderen van de galblaas) bij milde biliaire pancreatitis tijdens zelfde opname, bij ernstige biliaire pancreatitis > 6 weken. 5
Voeding
De patiënt met milde pancreatitis mag gewoon blijven eten. Eten kan wel pijnklachten geven, waardoor patiënten het gaan vermijden. Schakel vroegtijdig een diëtist in.
Bij een milde acute pancreatitis wordt met conservatief beleid geprobeerd de ontsteking tot rust te laten komen
Bij ernstige pancreatitis, bij een milde pancreatitis die niet binnen 4 tot 5 dagen verbetert, of bij complicaties wordt in overleg met de diëtist en behandelaar overgegaan op een polymere of (semi-) elementaire enterale voeding. Als de patiënt een slechte voedingstoestand heeft, moet al eerder gestart worden met enterale voeding. Wanneer de patiënt enterale voeding niet verdraagt (toename bovenbuikpijn) of wanneer de inname moet worden verhoogd kan de arts besluiten om over te gaan op parenterale voeding.2 Het gebruik van alcohol wordt afgeraden.
Ontslag en nazorg
De meeste patiënten met een acute pancreatitis herstellen binnen 1 tot 2 weken. Bij 10% treedt geen verbetering op en ontstaat een chronische pancreatitis.2 Hoogendoorn: ‘Afhankelijk van de oorzaak wordt de behandeling poliklinisch vervolgd, met leefstijladviezen over voeding, minderen met alcohol, stoppen met roken en meer bewegen; en eventueel met aanvullend onderzoek.’
Anatomie op de Nursing Experience
Ook tijdens de Nursing Experience 2019 (6 en 7 december Ede) is er aandacht voor het maagdarmstelsel. Tijdens de workshop Anatomie: maag, darm, lever behandelt verpleegkundig specialist pancreas- en galwegoncologie Annuska Schoorlemmer de anatomie van het spijsverteringskanaal. Meer informatie: www.nursingexperience.nl
CHRONISCHE PANCREATITIS
Oorzaken van chronische pancreatitis
Bij chronische pancreatitis ontstaat geleidelijk het beeld van pancreasinsufficiëntie, waarbij chronische pijn en verteringsstoornissen op de voorgrond staan.3 Een chronische pancreatitis is symptomatisch te behandelen, maar niet te genezen. Meer dan de helft van de gevallen van chronische pancreatitis ontstaat door alcoholmisbruik. Andere oorzaken zijn cystic fibrosis, roken, erfelijke aanleg, herhaalde aanvallen van acute pancreatitis bijvoorbeeld door medicijnen zoals DPP-4-remmers en GLP-1-agonisten of een obstructie door een vernauwing of tumor. 4 Soms is de oorzaak onbekend. Door de langdurige of steeds terugkerende ontsteking ontstaat fibrose of kalkneerslag in de pancreas, waardoor de afvoergang vernauwd of verstopt kan raken.
Een chronische pancreatitis is symptomatisch te behandelen, maar niet te genezen
Uiteindelijk treedt er verlies op van exo- en/of endocriene functies. Insufficiëntie ontstaat pas vanaf 80 tot 90% uitval van de pancreas. Exocrien functieverlies treedt gemiddeld 12 jaar na het ontstaan van de ziekte op, endocrien functieverlies gemiddeld na 20 jaar.9 Er bestaat een chronisch recidiverende vorm, met klachtenvrije periodes tussen de exacerbaties, en een vorm met aanhoudende pijn en blijvende klachten.2
Klachten bij chronische pancreatitis
Op de voorgrond staat continue of intermitterende pijn, met misselijkheid en braken. Verder kan gewichtsverlies optreden vanwege malabsorptie door het tekort aan verteringsenzymen en door de grotere metabole activiteit.8 Doordat het lichaam minder vet verteert, ontstaat steatorroe en gaan vetoplosbare vitamines verloren.
Diagnostiek
Diagnostiek is gebaseerd op:
– de klachten van de patiënt;
– lichamelijk onderzoek;
– eventueel echografie, ERCP, CT-scan of EUS (endoscopische ultrasound) waarbij afwijkingen zoals atrofie, verkalkingen en pseudocysten in beeld worden gebracht;
– pancreasenzymen in het bloed;
– elastine in de ontlasting (enzym door de alvleesklier geproduceerd);
– eventueel vetbalans/stoelgangsstaal: bepaling van de hoeveelheid vet in de ontlasting bij het vermoeden van exocriene insufficiëntie;
– glucosegehalte in het bloed.
 Meer punten verdienen?
Meer punten verdienen?
Maak ook de andere Nursing Challenge toetsen, je vindt ze via de Challenge-pagina.
Complicaties
Complicaties kunnen zijn: vernauwing van de ductus pancreaticus en ductus choledochus, pseudocysten, vasculaire complicaties en recidiverende of aanhoudende pijn. Een klein percentage van de patiënten met chronische pancreatitis ontwikkelt uiteindelijk pancreascarcinoom.
Behandeling
Behandeling is poliklinisch en multidisciplinair, bij voorkeur vanuit een expertisecentrum. Een exacerbatie van een chronische ontsteking wordt behandeld als een acute pancreatitis.
De patiënt krijgt pancreasenzymen ter compensatie van het functieverlies van de alvleesklier (Creon® of Panzytrat®)
Zonder exacerbatie bestaat de behandeling uit:
– pijnbestrijding volgens WHO-pijnladder;
– leefstijladviezen over voeding, minderen met alcohol, stoppen met roken en meer bewegen;
– medicatie ter compensatie van het functieverlies van de alvleesklier: (pancreatine: Creon® of Panzytrat®, korrels of capsules) bij iedere (tussen)maaltijd met vet ter verbetering van steatorroe en gewichtsverlies;
– 20-30% ontwikkelt een insulineafhankelijke diabetes mellitus en moet worden ingesteld met orale medicatie zoals metformine of sulfonylureumderivaten of subcutaan lang- en of kortwerkend insuline; 2
– eventueel endoscopische of chirurgische behandeling zoals een drainage van de ductus pancreaticus;9
– resectie van het aangetaste gedeelte van de pancreas (Whipple-procedure of pancreascorpus- en staartresectie).8
Voeding
Bij chronische pancreatitis gelden de volgende voedingsadviezen:
-frequente, kleine maaltijden;
-suppletie thiamine, foliumzuur, magnesium en zink bij alcoholmisbruik;
-suppletie vitamine A, D, E, K en calcium bij steatorroe;
-behandeling van osteopenie/osteoporose;
-behouden en verbeteren van de voedingstoestand, bestrijden van klachten van malabsorptie.2
Bij chronische pancreatitis wordt 80% van de patiënten adequaat behandeld met een normale voeding en pancreasenzymen; 10 tot 15% heeft aanvullende orale voedingssupplementen nodig en 10% krijgt sondevoeding. Bij langdurige toediening van sondevoeding is een PEG-J-sonde geïndiceerd. 60 tot 80% van de patiënten met chronische pancreatitis heeft exocriene pancreasinsufficiëntie en krijgt pancreasenzymsuppletie. Bij chronische (met name alcoholische) pancreatitis kan suppletie van elektrolyten, vitaminen en micronutriënten noodzakelijk zijn.2
Met dank aan prof. dr. Frederik Berrevoet, Dienst Algemene en Hepatobiliaire Heelkunde van het UZ Gent.
*In veel ziekenhuizen neemt de verpleegkundig specialist diagnostische en andere taken over van de arts. Waar we in dit artikel spreken over ‘arts’, kun je lezen ‘arts of verpleegkundig specialist’.
Literatuur
1. Roberts SE, Morrison-Rees S, John A, et al. Pancreatology 2017: 155-65.
2. Van der Linde-van Dijk HJ, Brons EN. Voeding bij pancreasaandoeningen. In Informatorium voor Voeding en Diëtetiek 2018; Suppl 99.
3. Jochems AAF, Joosten FWMG. Coëhlo, Zakwoordenboek der Geneeskunde. 33e druk Elsevier Gezondheidszorg, Doetinchem 2018.
4. Lareb, Pancreatitis en geneesmiddelen die aangrijpen op het incretinesysteem. Geneesmiddelen Bulletin 2013;7:83-8.
5. Working Group IAP/APA Acute Pancreatitis Guidelines, IAP/APA evidence-based guidelines for the management of acute pancreatitis. Pancreatology 2013;13:e1-e15.
6. Spanier MC Bruno MJ, Dijkgraaf MGW. Incidence and mortality of acute and chronic pancreatitis in the Netherlands: A nationwide record-linked cohort study for the years 1995-2005. World J Gastroenterol. 2013;19(20):3018-26.
7. Chronische pancreatitis, Pancreatitis werkgroep Nederland. www.pancreatitis.nl
8. Stéphanie C. Nut van de ontwikkeling van een zorgpad voor chronische pancreatitis, Universiteit van Gent, 2015.
9. Kempeneers MA, Besselink MG, Issa Y et al. Multidisciplinaire behandeling van chronische pancreatitis. NTVG 2017;161;1-7.
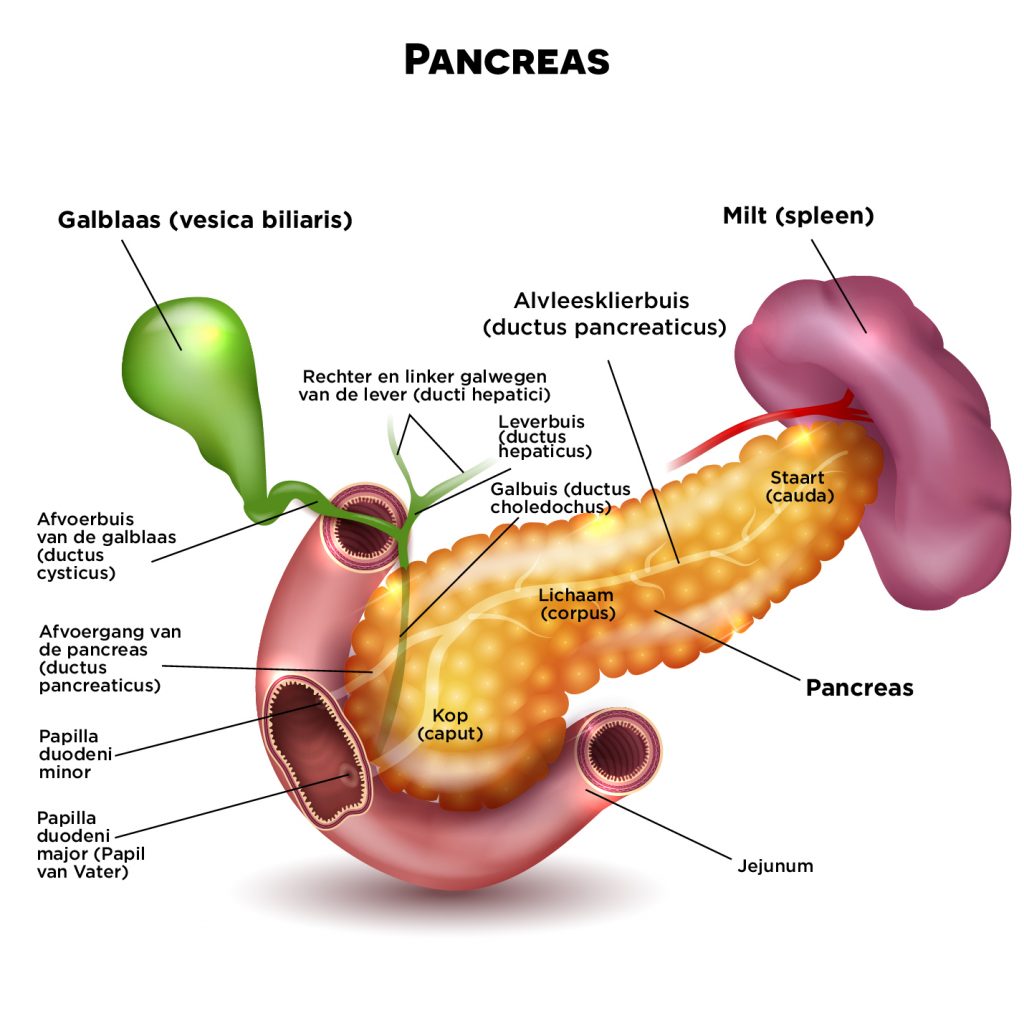 Pancreas: anatomie
Pancreas: anatomie
De pancreas (alvleesklier) is een langwerpig orgaan, dat achter de maag ligt. De alvleesklier weegt zo’n 70 tot 100 gram en is 12 tot 15 cm lang. De kop (caput) van de pancreas ligt in de kromming van de twaalfvingerige darm die via de sluitspier van de maag (pylorus) aansluit op de maag. De staart (cauda) komt uit bij de milt.1 De alvleesklier bestaat vooral uit exocrien weefsel, slechts 1 tot 2% is endocrien weefsel: de eilandjes van Langerhans. Deze microscopisch kleine klompjes cellen liggen verspreid tussen de andere cellen van de pancreas; in de staart van de pancreas in iets hogere concentraties.
Pancreas: fysiologie
De pancreas heeft een exocriene en endocriene functie.
– Exocriene functie: productie en afscheiding van alvleessap. Dit bevat enzymen voor de vertering van eiwitten (protease en trypsinogeen), vetten (lipase) en koolhydraten (amylase). De alvleesklierbuis of ductus pancreaticus mondt door de papilla duodeni major (papil van Vater) uit in de twaalfvingerige darm, net als de afvoerbuis van de galblaas of ductus choledochus. De pancreas produceert daarnaast natriumbicarbonaat, dat de zure maaginhoud in de darm neutraliseert. De pancreas produceert inactieve pro-enzymen, om vertering van de pancreas zelf te voorkomen. Pas in de twaalfvingerige darm wordt trypsinogeen omgezet in trypsine, door het enzym enterokinase in de darmwand of het al aanwezige trypsine. Dit activeert vervolgens de andere enzymen.
– Endocriene functie: productie van de hormonen insuline, glucagon en somatostatine en afscheiding daarvan aan het bloed. Deze hormonen reguleren het bloedglucosegehalte.
Toets je kennis
Zoek je verdieping in je vak, doe dan mee aan de Nursing Challenge: online kennistoetsen over twee vakinhoudelijke artikelen
Hoe het werkt
-
Iedere maand verschijnen in Nursing magazine en op Nursing.nl twee artikelen waaraan een kennistoets is verbonden: een artikel over een verpleegkundig onderwerp en een medicijnartikel
-
Met de eerste toets verdien je 2 accreditatiepunten en met de tweede 1. Per jaar kun je dus 33 accreditatiepunten verdienen (Nursing verschijnt 11 keer per jaar)
-
Alle toetsen staan online op www.nursing.nl/challenge
Win leuke prijzen!
-
Per maand wordt onder alle deelnemers een goodiebag verloot
-
Aan het eind van het jaar winnen de drie beste deelnemers mooie prijzen
-
De winnaars worden elke maand online bekendgemaakt
Voorbeeldvraag pancreatitis
Acute pancreatitis kan verschillende vormen hebben. Bij welke vorm raakt het weefsel beschadigd en is er sprake van autodigestie?
A Biliaire pancreatitis
B Alcoholische pancreatitis
C Idiopathische pancreatitis
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.