Zuurstof toedienen is niet voor iedereen dagelijkse kost. Hoe zat het ook weer met brillen en maskers, is bevochtigen nodig en mag je nou wel of geen vaseline gebruiken?
Dit artikel is verschenen in Nursing-magazine
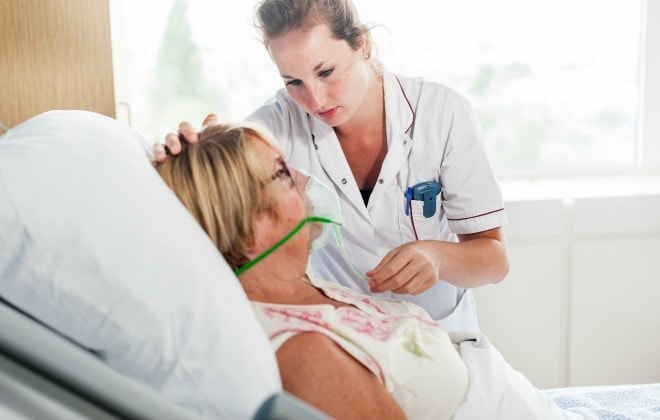
Zuurstof toedienen is niet voor iedereen dagelijkse kost. Hoe zat het ook weer met brillen en maskers, is bevochtigen nodig en mag je nou wel of geen vaseline gebruiken?
Dit artikel is verschenen in Nursing-magazine
Twee keer per week de nieuwste artikelen van Nursing in je mail? Schrijf je nu in voor de nieuwsbrief!

Geef je reactie
Om te kunnen reageren moet je inlogd zijn. Inloggen Ik heb nog geen account