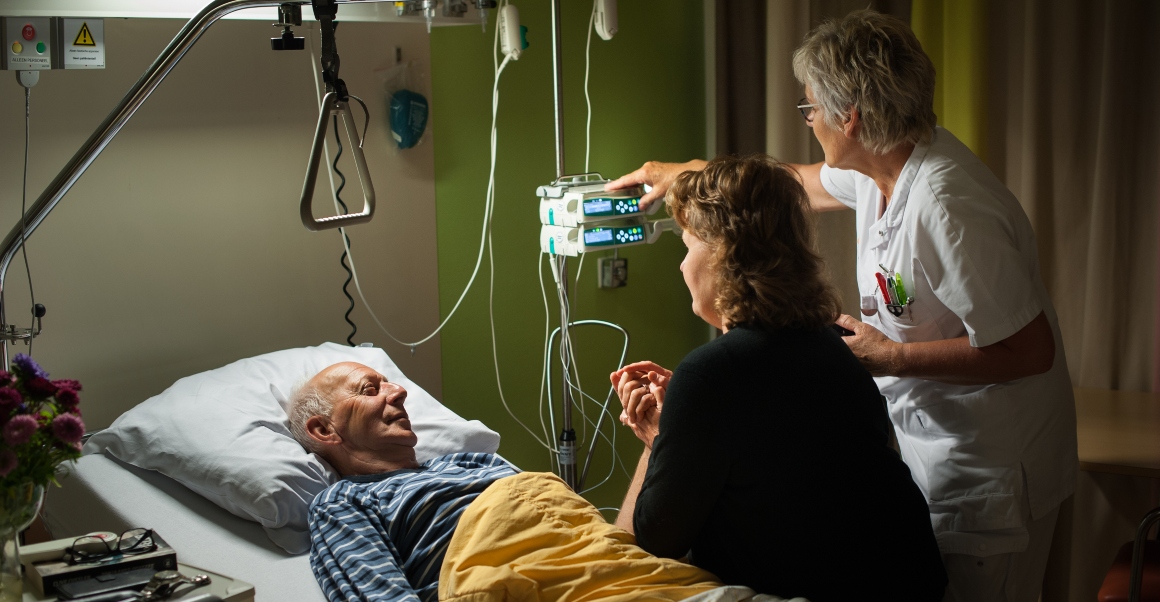
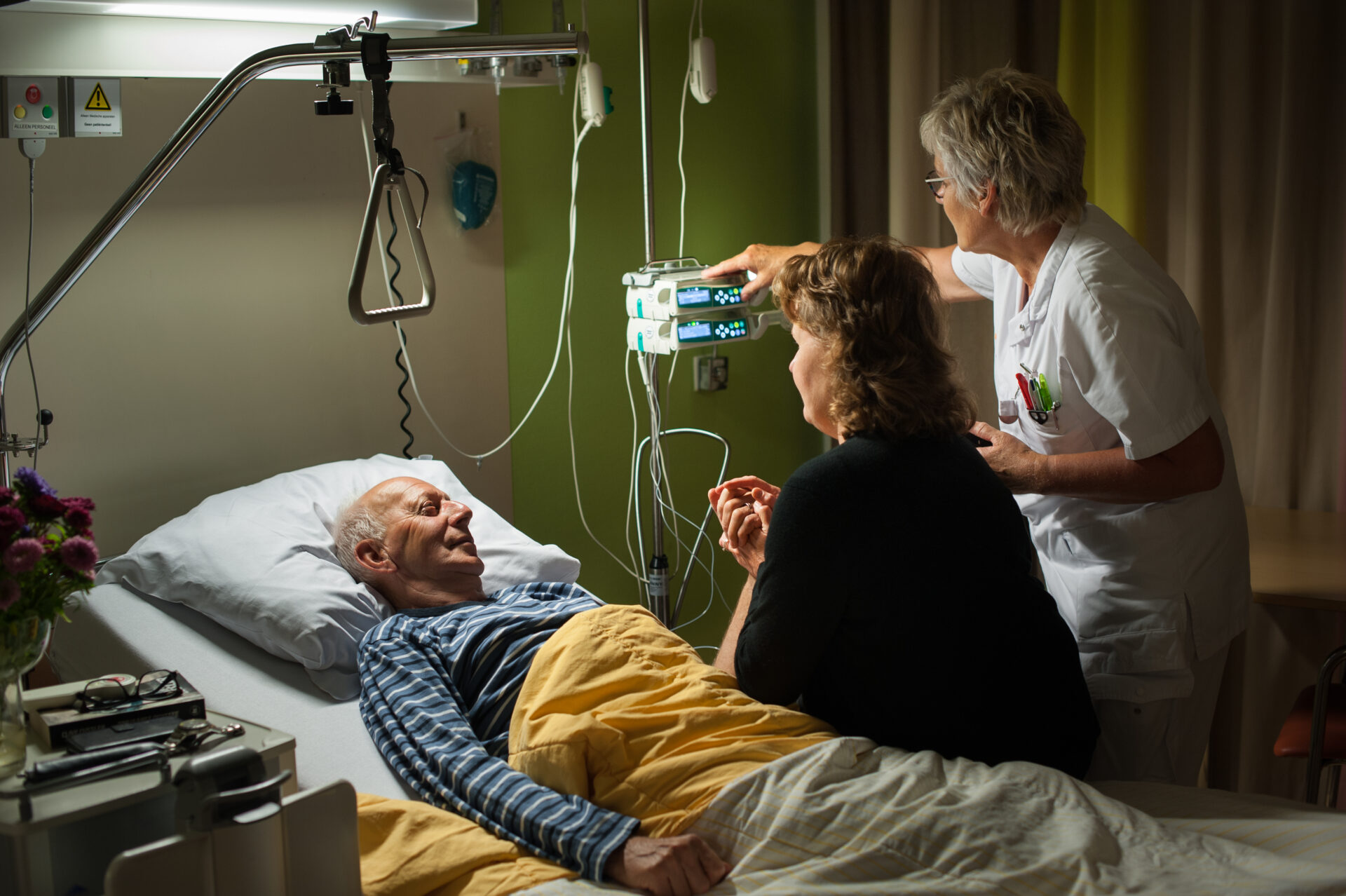
In de stervensfase zijn verpleegkundigen onontbeerlijk, weet longarts Sander de Hosson. In dit interview vertelt hij over het proces vanaf het slechtnieuwsgesprek tot aan de laatste adem, aan de hand van patiëntenverhalen in zijn boek Leven toevoegen aan de dagen.
Palliatieve Zorg
Sander de Hosson: 'In de stervensfase zijn verpleegkundigen mijn belangrijkste sensoren bij de patiënt'
Reader Interactions
2 reacties
Geef je reactie
Om te kunnen reageren moet je inlogd zijn. Inloggen Ik heb nog geen account





Beste…,
Sander de Hosson heeft ook wel gezegd of geschreven dat goede palliatieve zorg met aandacht voor de vier domeinen uiteindelijk kostenbesparend is. Is hiervoor enige wetenschappelijke onderbouwing?
Financiële onderbouwing is voor bestuurders en beleidsmakers vaak doorslaggevend om ‘goede palliatieve zorg’ in de praktijk mogelijk te maken.
Dank alvast voor suggesties!
Albert Ponsioen
partner van Esther ten Brink die als zich patiënt inspant om goede palliatieve zorg mogelijk te maken
Boek is een aanrader voor iedereen die in de zorg werkt! Geldt ook voor het eerste boek van Sander.